Перенашивание беременности: что это значит? Наружные половые органы. Определение сроков беременности и родов
Государственное образовательное учреждение Высшего профессионального образования «Иркутский государственный медицинский университет» Министерства здравоохранения и социального развития России (ГОУ ВПО ИГМУ Минздравсоцразвития России)
Кафедра акушерства и гинекологии педиатрического факультета
УЧЕБНО-МЕТОДИЧЕСКОЕ ПОСОБИЕ
для студентов специальности: «Лечебное дело», 6 и 7 курс по изучению темы
ПЕРЕНОШЕННАЯ И ПРОЛОНГИРОВАННАЯ БЕРЕМЕННОСТЬ
Составители
Флоренсов В.В., д.м.н., профессор
Баряева О.Е., доцент кафедры, к.м.н., Пособие утверждено протоколом кафедры № 9 от «04» апреля 2011 протоколом ФМС № 7 от «25» апреля 2011
Зав.кафедрой Флоренсов В.В.
ТЕМА: ПЕРЕНОШЕННАЯ И ПРОЛОНГИРОВАННАЯ БЕРЕМЕННОСТЬ
Цель занятия: определить понятия переношенной и пролонгированной беременности, изучить факторы риска возникновения перенашивания, методы диагностики, акушерскую тактику, признаки переношенности у новорожденного.
Вопросы для самоподготовки:
1. Причины возникновения родовой деятельности.
2. Определение сроков беременности и родов.
3. Приемы наружного и внутреннего акушерского исследования.
4. Методы диагностики состояния плода.
5. Морфофункциональные особенности доношенного новорожденного.
6. Понятия переношенной и пролонгированной беременности.
7. Дифференциальная диагностика переношенной и пролонгированной беременности.
8.
9.
10.Диагностика перенашивания беременности.
11.Методы оценки состояния плода.
12.Акушерская тактика при наличии факторов, указывающих на перенашивание беременности.
13.Осложнения со стороны матери и плода.
Студент должен знать:
1. Дифференциальную диагностику переношенной и пролонгированной беременности.
2. Факторы риска перенашивания беременности.
3. Влияние перенашивания на состояние плода и исходы для новорожденного.
4. Диагностику перенашивания беременности.
5. Методы оценки состояния плода.
6. Акушерская тактика при наличии факторов, указывающих на перенашивание беременности.
7. Методы подготовки родовых путей матери.
8. Осложнения со стороны матери и плода при перенашивании.
9. Акушерскую тактику при пролонгированной беременности.
10.Показания к кесареву сечению при перенашивании беременности.
11.Особенности переношенного новорожденного.
Студент должен уметь:
1. Определить сроки беременности и родов.
2. Провести приемы наружного исследования.
3. Интерпретировать данные наружного и внутреннего акушерского исследования, результатов УЗИ, допплерографии и КТГ.
4. Провести дифференциальную диагностику переношенной и пролонгированной беременности.
5. Выявить факторы риска перенашивания у пациентки.
6. Составить план ведения беременности и родов при диагностике перенашивания беременности.
Переношенная беременность является проблемой, представляющей большой научный и практический интерес в акушерстве. Перенашивание беременности означает несвоевременное (запоздалое) возникновение родовой деятельности, при ее развитии часто наблюдаются нарушения сократительной активности матки, что ведет к увеличению числа оперативных вмешательств, к внутриутробному страданию плода и повышению перинатальной смертности.
В современном акушерстве различают истинное (биологическое)
перенашивание беременности и мнимое (хронологическое)или пролонгированнуюбеременность.
Истинно переношенной следует считать беременность, которая продолжается более 14 дней после ожидаемого срока родов (294 дня). Ребенок рождается с признаками переношенности. Обычно в этих случаях в плаценте определяют морфологические изменения (петрификаты, жировое перерождение и др.).
Пролонгированной , или физиологически удлиненной, следует считать беременность, которая продолжается более 294 дней и заканчивается рождением доношенного, функционально зрелого ребенка без признаков переношенности.
Частота переношенной беременности колеблется от 1,4 до 14%, составляя
в среднем 4%.
В процессе выявления переношенной беременности важно не только определить факт хронологического перенашивания беременности, но и отличить истинное перенашивание от пролонгирования беременности.
Диагноз перенашивания окончательно может быть подтвержден только после осмотра ребенка при выявлении признаков переношенности (перезрелости), и оценки его состояния, а также после изучения последа.
ФАКТОРЫ РИСКА
Переношенную беременность правильнее рассматривать как патологическое явление, обусловленное определенными причинами, зависящими от состояния организма, как матери, так и плода.
1. Состояние женского организма. Преморбидным фоном для перенашивания беременности могут явиться перенесенные ранее детские инфекционные заболевания (скарлатина, паротит, краснуха и др.), играющие
значительную роль в формировании репродуктивной системы женщины, а также экстрагенитальные заболевания.
Перенашиванию беременности способствуют инфантилизм, перенесенные аборты, воспалительные заболевания внутренних органов, которые вызывают изменения в нервно-мышечном аппарате матки и приводят к эндокринным нарушениям.
Известную роль в перенашивании беременности играют эндокринные заболевания, нарушения жирового обмена, психические травмы, токсикозы второй половины беременности. У первобеременных (возрастных) перенашивание встречается чаще, чем у повторнородящих.
Главными патогенетическими моментами, ведущими к перенашиванию беременности, являются функциональные сдвиги в центральной нервной системе (гипоталамус и структуры лимбического комплекса, в первую очередь миндалевидные ядра и корковые образования, расположенные в височных долях больших полушарий), вегетативные и эндокринные нарушения. Большая роль принадлежит нарушению выработки простагландинов, эстрогенов, гестагенов, кортикостероидов, окситоцина, некоторых тканевых гормонов (ацетилхолин, катехоламины, серотонин, кинины, гистамин), ферментов, электролитов и витаминов.
2. Состояние плаценты и плода. Нарушения в фетоплацентарной системе являются одной из причин позднего возникновения родовой деятельности и ее аномалий.
Плод перезревает, увеличивается его масса, потребность его в кислороде возрастает, снижается устойчивость центральной нервной системы к кислородной недостаточности. Одновременно происходят глубокие изменения
в плаценте (дегенерация, кальцификация, диссоциация ее созревания). При перенашивании беременности потребность в кислороде у плода повышается, а устойчивость к гипоксии снижается, возникающие в плаценте изменения затрудняют доставку плоду необходимого количества кислорода и других нужных веществ.
Так создается несоответствие между перфузионно-диффузионной способностью плаценты и возрастающими потребностями растущего плода.
Не исключается, что переношенность может быть обусловлена и специфическими заболеваниями плода. Это предположение основано на том, что частота аномалий развития у детей при переношенной беременности почти
в 3 раза выше, чем при доношенной беременности. При этом преобладали пороки развития центральной нервной системы (анэнцефалия, гидроцефалия, микроцефалия), болезнь Дауна, а также поликистоз почек. На этом фоне снижается интенсивность процесса синтеза эстрогенов, в котором активное участие принимает плод. Фетоплацентарная недостаточность также приводит к нарушению обмена веществ у плода. Ввиду тесной взаимосвязи плода и плаценты снижение жизнедеятельности плода отрицательно отражается на функции плаценты.
Таким образом, возникает замкнутый круг патологических процессов, характерных для переношенной беременности.
КЛИНИКА И ДИАГНОСТИКА
Клинические симптомы переношенной беременности стерты, а ее диагностика вызывает значительные трудности.
Диагностика переношенной беременности начинается со сбора анамнеза: устанавливается срок беременности и предполагаемая дата родов, а также выявляются факторы риска перенашивания. В динамике оценивается объективный и акушерский статус женщины.
Срок беременности и родов определяют по следующим данным:
1. По дате последней менструации (280 дней) или от даты первого дня последней менструации отнимают 3 месяца и прибавляют 7 дней.
2. По УЗИ, проведенном в первом триместре беременности.
3. По размерам матки при первой явке в женскую консультацию до 12 недель.
Данные объективного статуса:
1.снижение тургора кожи (дегидратация); 2.снижение массы тела беременной на 1 кг и более в неделю после 290 дня .
Данные акушерского обследования:
1. уменьшение объема живота на 5-10 см,обычно после 290 дня ;
2. отсутствие роста или уменьшение высоты стояния дна матки;
3. маловодие, ограничение подвижности плода;
4. при влагалищном исследовании :
увеличение плотности костей свода черепа, затрудненное определение швов и родничков;
частое наличие "незрелой" шейки матки;
5. изменение характера сердечных тонов плода при аускультации (изменение звучности, частоты ритма) - неспецифичны для
переношенной беременности, а скорее свидетельствуют о гипоксии плода!
К числу клинических симптомов перенашивания, обнаруженных после родов относят:
признаки переношенности (перезрелости) плода;
макроскопические изменения плаценты.
К признакам переношенности ребенка относят (синдром Беллентайна-Рунге, fetal distress):
1. окрашивание меконием кожных покровов новорожденного, плодных
оболочек, пуповины;
2. мацерация кожи (у живого ребенка), особенно на руках и стопках (банные стопы и ладони);
3. уменьшение сыровидной смазки;
4. уменьшение подкожной жировой клетчатки и образование складок;
5. снижение тургора кожи (старческий вид ребенка);
6. чаще крупные размеры ребенка (реже гипотрофия);
7. длинные ногти пальцев рук;
8. плохо выраженная конфигурацию головки;
9. плотные кости черепа, узкие швы и роднички.
Для оценки функционального состояния фетоплацентарной системы (в том числе и состояния плода) и выбора акушерской тактики проводят следующие методы исследования.
I. Кардиотокография плода.
Данный метод позволяет судить о состоянии сердечно-сосудистой системы плода: отсутствие реактивности сердечно-сосудистой системы плода на его шевеления (нестрессовый тест) или сокращение матки (стрессовый тест) - монотонность сердечного ритма, тахикардия (более 150 уд/мин) или брадикардия (менее 110 уд/мин) - является одним из главных показателей гипоксии плода.
II. Амниоскопия
1. снижение количества околоплодных вод;
2. обнаружение мекония;
3. отсутствие хлопьев сыровидной смазки;
III. Цитологическое исследование влагалищных мазков
Цитологическим признаком перенашивания беременности следует
IV. Биохимические исследования
Снижение уровня эстрогенов, особенно в динамике показателей фракции эстриола в плазме крови и уровня экскреции его в моче, позволяют судить о функционировании фетоплацентарного комплекса и состоянии плода.
V. Ультразвуковое исследование
Было установлено, что наибольшее количество амниотической жидкости наблюдают в 38 недель беременности, а затем ее количество быстро уменьшается (в среднем на 145 мл за неделю), достигая к 43 неделе беременности 244 мл. Уменьшение количества амниотической жидкости считают признаком дисфункции плаценты.
VI. Допплерография
Исследование кровотока в маточных артериях дает информацию о кровообращении в маточно-плацентарном бассейне. Характерными признаками нарушения кровотока в маточных артериях является снижение диастолического компонента и повышение индексов сосудистого сопротивления.
Рис.1. Допплерограммы нормальных (а) и патологических (б) кривых скоростей кровотока в маточной артерии.
Более доступным для доплеровского исследования является артерия пуповины, ее единственным периферическим руслом является микроваскулярная сеть плодовой части плаценты. Кривая скоростей кровотока в этом сосуде представляет информацию о состоянии сосудистого сопротивления плаценты. При изменении микрососудов ворсин и снижении их васкуляризации, что происходит при переношенной беременности, кровоснабжение плода ухудшается, вследствие чего развивается гипоксия. При допплерографии в этих случаях регистрируется снижение диастолического компонента, численные значения индексов резистентности сосудистой стенки увеличиваются, что свидетельствует о повышении периферического сосудистого сопротивления плодовой части плаценты.
Для установления переношенной беременности биохимические, гормональные и инструментальные исследования следует проводить в динамике с интервалом в 24-48 часов.
Ориентировочная основа действий врача при ведении беременности и родов у женщин группы риска по перенашиванию.
Особое внимание при наблюдении в женской консультации должно быть уделено беременным, угрожаемым по перенашиванию беременности. Такие женщины наблюдаются врачом акушером–гинекологом, акушеркой и смежными специалистами (терапевт, эндокринолог). Наблюдение должно включать обследование - сбор анамнеза и определение срока беременности, физикальное исследование, биохимические исследование, УЗИ, КТГ с 32 недель. На основании полученных данных составляется план ведения беременности и предварительный план родов. Патронажное наблюдение осуществляется акушеркой. При возникновении осложнений течения беременности (угроза невынашивания, гестоз, фетоплацентарная недостаточность, обострение хронических заболеваний) целесообразно проводить стационарное обследование и лечение.
состояния плода:
1. Определение срока беременности по данным анамнеза (дата последней менструации); данным первого УЗИ плода в сроке 10-12 недель беременности; размеры матки при явке женщины в ЖК до 12 недель беременности;
2. Наружное акушерское обследование (высота дна матки, окружность живота и др.) и внутреннее акушерское обследование («зрелость» шейки матки, плотность частей черепа, состояние швов и родничков у плода);
3. Кардиотокография плода;
4. Амниоскопия;
5. Ультразвуковое сканирование, допплерография;
6. Кольпоцитология; Вопрос о родоразрешении решают в зависимости от многих факторов:
"зрелость" шейки матки, состояние и положение плода, сопутствующая патология и др.
Кесарево сечение производят в плановом порядке в совокупности с другими относительными показаниями (незрелость шейки матки, экстрагенитальная и акушерская патология, не эффективная подготовка шейки матки, возраст первородящей, тазовое предлежание плода, рубец на матке, крупный плод, узкий таз, гипоксия плода и др.).

Акушерская тактика при подозрении на переношенную или пролонгированную беременность |
||||||||||||||||
Пролонгированная | Пролонгированная | Переношенная | Переношенная | Переношенная |
||||||||||||
беременность | беременность | беременность | беременность | беременность |
||||||||||||
Состояние | Состояние | Состояние | Состояние | Внутриутробная |
||||||||||||
удовлетворительное | удовлетворительное | удовлетворительное | сомнительное | (снижение | гипоксия плода |
|||||||||||
компенсаторных | ||||||||||||||||
возможностей плода) | КЕСАРЕВО |
|||||||||||||||
«зрелой» | «незрелой» | «зрелой» | Наличие «незрелой» или | |||||||||||||
шейки матки | «созревающей» | шейки матки | «созревающей» | |||||||||||||
шейки матки | ||||||||||||||||
1.Родовозбуждение | Подготовка | 1.Индукция | Прединдукционная | |||||||||||||
хирургическим | простагландинами | подготовка шейки | ||||||||||||||
простагландинами | интрацервикально. | простагландинами | ||||||||||||||
амниотомия. | (Препидил-гель) | 2.Родовозбуждение | интрацервикально. | |||||||||||||
2.Родовозбуждение | интрацервикально. | хирургическим | ||||||||||||||
методом – амниотомия. | ||||||||||||||||
энзапрост 5 мг, или | ||||||||||||||||
энзапрост | ||||||||||||||||
окситоцин 2,5 ЕД в/в | ||||||||||||||||
капельно. | ||||||||||||||||
Контроль | Контроль | Контроль | Контроль за состоянием | |||||||||||||
состоянием | состоянием | состоянием | плода и сократительной | |||||||||||||
сократительной | сократительной | сократительной | деятельностью матки по | |||||||||||||
деятельностью матки | деятельностью матки | деятельностью матки | ||||||||||||||

отсутствии | развитии | При развитии родовой | 1. При развитии родовой |
|||||||||||||||
спонтанной | деятельности | деятельности | ||||||||||||||||
родовозбуждения | деятельности | ведутся консервативно, | консервативно, |
|||||||||||||||
течение 4-6 часов, | контролем | контролем | ||||||||||||||||
появлении | признаков | консервативно, | состоянием | состоянием | ||||||||||||||
гипоксии | контролем | сократительной | сократительной | |||||||||||||||
кесарево сечение | состоянием | деятельностью | деятельностью | |||||||||||||||
сократительной | ||||||||||||||||||
деятельностью | ||||||||||||||||||
появлении | ||||||||||||||||||
отсутствии | признаков | нарушения | появлении |
|||||||||||||||
родовой деятельности, | сократительной | признаков | нарушения |
|||||||||||||||
удовлетворительном | деятельности | сократительной | ||||||||||||||||
состоянии | признаков | гипоксии | деятельности | |||||||||||||||
повторное | введение | кесарево | признаков гипоксии плода |
|||||||||||||||
простагландинов. | – кесарево сечение. | |||||||||||||||||
отсутствии | отсутствии | |||||||||||||||||
родовой деятельности, | ||||||||||||||||||
появлении | признаков | родовозбуждения | ||||||||||||||||
гипоксии | течение 4-6 часов, | |||||||||||||||||
кесарево сечение. | появлении | признаков | ||||||||||||||||
гипоксии | ||||||||||||||||||
кесарево сечение | ||||||||||||||||||
Течение родов при переношенной беременности характеризуется многочисленными осложнениями:
1. преждевременное и раннее излитие вод;
2. аномалии родовой деятельности;
3. затяжные роды;
4. хроническая гипоксия плода, асфиксия и травма новорожденного;
5. клинически узкий таз (из-за плохой конфигурации головки);
6. кровотечения в III периоде и в раннем послеродовом периоде в результате гипотонии или атонии матки и травматических повреждений мягких родовых путей.
послеродовые инфекционные заболевания (нагноение раны промежности, эндометрит, тромбофлебит, мастит).
Внутриутробная гипоксия плода при перенашивании проявляется с началом родовой деятельности или после преждевременного излития околоплодных вод, что связано с ухудшением маточно-плацентарного кровообращения в связи с функционально-морфологическими изменениями в плаценте. Гипоксии способствуют пониженная функция надпочечников плода, чувствительность к кислородной недостаточности во время родов вследствие повышенной зрелости центральной нервной системы, понижения способность головки к конфигурации, значительные размеры плода, частые нарушения сократительной деятельности матки; возбуждение или стимуляция родовой деятельности, частые оперативные вмешательства во время родов (акушерские щипцы, вакуум-экстракция, кесарево сечение).
В постнатальном периоде у переношенных детей отклонения от нормального развития наблюдаются в 20-50 % случаев. Асфиксия отмечается почти у 50 % новорожденных. У переношенных детей часто наблюдается желтуха, гормональные кризы, неврологические нарушения, снижение адаптационных способностей, инфекционное поражение кожи. Более высокая заболеваемость переношенных новорожденных объясняется снижением их иммунологической защиты.
Изучение отдаленных результатов свидетельствует о том, что дети после запоздалых родов задерживаются и в своем развитии. Они позже начинают стоять и ходить, у них позже прорезываются первые зубы, они позже начинают говорить и т.д.
Таким образом, выделение групп риска по перенашиванию, правильность определения сроков беременности и родов, своевременная госпитализация в акушерский стационар, выбор оптимальной тактике ведения родов и сроков родоразрешения, динамический контроль за состоянием женщины и плода способствует снижению осложнений, связанных с переношенной беременностью.
Словосочетание «41 неделя беременности» кажется непривычным и даже режет слух. Ведь в обывательском понимании беременность – это процесс, длящийся 40 недель. На практике не всё так однозначно, ведь возможны ошибки в подсчётах, либо имеет место быть так называемая пролонгированная (но не переношенная) беременность. В любом случае женщине, ожидающей ребёнка, уже не стоит переживать о неготовности малыша к внеутробной жизни.
40 недель – это стандартный, усреднённый срок вынашивания ребёнка. Отклонения по продолжительности на пару недель в ту или другую сторону – это не патология, а допустимая разновидность нормы. 41 неделя беременности означает то, что возраст плода составляет 39 недель. Но с учётом того, что у некоторых женщин менструальный цикл длится дольше стандартных 28 дней, а также овуляция может произойти позже, чем в середине цикла, то это не обязательно так.
По медицинским нормам роды до завершения 42 недели от даты последних месячных не являются запоздалыми, а беременность – переношенной, так как возраст плода может быть определён не точно, в связи опять же с тем, что точную дату зачатия в большинстве случаев определить затруднительно. Таким образом, женщине на 41 неделе беременности волноваться не о чем, если врачебные обследования и анализы не выявляют угроз для плода.
Однако беременность на 41 неделе требует тщательного контроля специалистов и качественного мониторинга плода, если по результатам УЗИ очевидно, что ребёнку в мамином животе больше 38-39 недель от зачатия. (Соответственно, сроки подсчитаны точно). Такая беременность является пролонгированной и, согласно статистике, чаще наблюдается у первородящих матерей в возрасте старше 30-35 лет.
Что ощущает женщина на 41 неделе беременности?
На «финишной прямой» беременности женщину всё чаще посещают мысли о том, как же скорее родить. Да и любопытные родственники, знакомые наверняка до ужаса надоели вопросами наподобие: «Ты когда уже?».
С одной стороны, беременная спокойна от того, что родить недоношенного ребёнка ей точно не грозит, а с другой – собственная тяжесть, неповоротливость и причиняемый этим дискомфорт конкретно раздражают. В конце концов, и с ребёночком хочется наконец-то увидеться! Женщина может испытывать в этот период самые разнообразные чувства – от глубокой подавленности до лёгкой эйфории, но они практически всегда сопровождаются сильным нетерпением, а мысли «забиты» предстоящими родами.
Среди физиологических симптомов, сопутствующих 41 неделе беременности следует отметить:
- Болевые ощущения в области поясницы, нижней части живота, промежности, интенсивность которых возрастает с каждым днём.
- Резкие смены аппетита: от желания кушать всё подряд и помногу до полного непринятия даже излюбленных кушаний.
- Бессонница, затруднение в принятии удобной позы.
- Исчезновение изжоги, одышки, существенное облегчение дыхания.
На 41 неделе многим будущим мамам может показаться, что движения ребёнка сократились по силе и частоте. Так происходит потому, что уже крупному плоду в матке тесно, особо некуда повернуться. Зато толчки могут быть очень интенсивными; в конце беременности есть ощущения, что ребёнок «бьёт» по рёбрам, сердцу, печени. В особо сложных случаях специалист прописывает беременной щадящие обезболивающие, которые не влияют на плод негативно.
В данный период слизистая пробка, надёжно зачищающая плод от проникновения инфекций, может отойти в любой момент – это знак того, что родовая деятельность откроется в течение ближайших 8-24 часов. Пробка выходит целиком (с кровяными прожилками), либо частями в виде слизи прозрачного, розового или кремоватого оттенка.
На 41 неделе также может в любой час начаться подтекание вод. Хорошо, если они прозрачные: если схватки ещё только едва начинают ощущаться, то в роддом можно собираться, не торопясь. А вот мутные, зеленоватые воды – неблагоприятный признак, указывающий на то, что ребёнок переживает кислородное голодание. Из-за дефицита воздуха у малыша раньше времени очищается кишечник, и амниотическую жидкость окрашивает в такой цвет меконий (первородный кал). Требуется немедленно ехать в роддом, пока ребёнок не наглотался «испорченных» вод. При необходимости роды простимулируют, либо, в крайнем случае, будет осуществлено оперативное родоразрешение.
41 неделя беремнности УЗИ
УЗИ на 41 неделе беременности
В срочном порядке собираться в больницу необходимо также, если воды (пусть даже прозрачные) хлынули потоком: длительное нахождение в безводной среде губительно для плода. Ещё один тревожный знак – кровяные выделения из влагалища, которые сопровождаются резкими болями в животе. Точно можно сказать, что эти симптомы свидетельствуют об отслоении плаценты и прямой угрозе жизни крохи.
Что происходит с организмом будущей матери на 41 неделе беременности?
На таком сроке масса тела женщины, как правило, не увеличивается или даже немного уменьшается. Связано это с тем, что организм готовится к скорым родам и словно сбрасывает с себя всё лишнее, в основном, за счёт излишней жидкости в тканях. Общая прибавка веса обычно находится в пределах 15-16 кг, но может быть и больше.
Живот на 41 неделе остаётся максимально больших размеров – более 100 см в обхвате. Матка в высоту достигает 40 см от лонного сочленения и 16-20 см – от пупка. Практически всегда на этом сроке животик опущен вниз, а головка плода располагается в нижней части таза, прямо возле тазового кольца.

Плацента на заключительном этапе беременности стареет очень быстро. На 41 неделе оболочки, обособляющие плод от матери становятся более тонкими, их проницательная способность возрастает. Сейчас ребёнок получает первые антитела из маминой крови, которые в скором времени станут его надёжной защитой от негативных влияний мира, в который он вот-вот придёт.
В этот период идёт полным ходом у многих будущих мам выработка молозива из грудных желёз. Эту жидкость не стоит сцеживать, не посоветовавшись с ведущим беременность врачом, поскольку могут быть спровоцированы роды. Однако, когда родовую деятельность следует начинать как можно скорее, действительно прибегают к стимуляции сосков. Но опять же: по договорённости с врачом.
Материнский организм (за исключением патологических случаев) теперь уже абсолютно подготовлен к родам. Остаётся только ждать, когда будет запущен механизм одного из важнейших жизненных процессов.
Что происходит в организме плода на 41 неделе беременности?
Малыш совершенно готов к жизни вне маминого живота, поскольку все системы его организма, а также внутренние и внешние органы сформированы. Он уже едва теснится в пределах матки, но, тем не менее, продолжает расти. На 41 неделе масса плода достигает 3,6 кг и более, а длина от макушки до пяточек – 52-54 см и более.

В мамином животе ребёнок установил себе собственный режим, по которому спит и бодрствует. На сон уходит больше времени, чем в предыдущие недели: так кроха набирается сил перед предстоящим испытанием по переходу в непривычную среду. Движения плода становятся более резкими, но скованными: сказывается недостаток пространства. Что немаловажно, любое движение способствует активизации доставки питательных веществ и кислорода. Потому беременной женщине следует тщательно следить за шевелениями и пинками ребёночка.
Кстати, бывает и так, что днём малыш замирает, зато по ночам «разгуливается на всю катушку». Это вполне нормально. Главное просто учесть, что за сутки должно быть не менее 10 шевелений плода на этом сроке.
Частые и беспокойные толчки, либо, напротив, полнейшая пассивность «пузожителя» служит поводом для незамедлительной диагностики: вероятно, что-то пошло не так, и плод претерпевает в утробе негативные изменения в привычной для него «обстановке».
На 41 неделе у ребёнка продолжают активно расти ногти, которые уже могут доходить до кончиков пальцев. Поэтому в ближайшее время после рождения их желательно подстричь, чтобы малыш не навредил самому себе.

Нервная система развивается крайне интенсивно, улучшаясь ежеминутно.
Постепенно малыш теряет в этот период природную сыровидную смазку своего тела: она остаётся преимущественно в области подмышек и паха. Поэтому у ребёнка, появившегося на свет на 41 неделе или позже, кожа выглядит суховатой, бледного оттенка, а также склонна к шелушениям и трещинкам.
Головной мозг плода стал очень хорошо развит и обрёл повышенную чувствительность к любым негативным факторам, в том числе, к дефициту кислорода. Вместе с тем, из-за увядания плаценты дыхательные ресурсы могут не поступать в полном объёме, что чревато гипоксией.
Продолжается отложение солей в костных тканях, которые становятся всё более твёрдыми и плотными, утрачивается гибкость. А такое положение дел может существенно затруднить путь ребёнка по родовым путям.
На 41 неделе основная задача будущей мамы и участкового гинеколога заключается в том, чтобы пролонгированная беременность не перешла в категорию переношенных. Ведь перезревание малыша в мамином животе даже опаснее недозревания, так как чревато большими сложностями в процессе родовой деятельности. Причины таковы: большой размер ребёнка, отсутствие эластичности в его костях, недостаток смазки и т.п. Запоздалые роды многократно увеличивают риск травматизации половых путей и нередко завершаются экстренным кесаревым сечением.
Питание женщины на 41 неделе беременности
На столь позднем сроке беременности лишний вес абсолютно ни к чему. Ведь близится важное и ответственное испытание – роды, и оптимально, если женщина не будет чрезмерно грузной к этому моменту.
Малыш отлично воспринимает вкус на данном сроке беременности, и от того, что ест будущая мамочка, зависит вкус амниотической жидкости, которую плод заглатывает в небольших объёмах. Замечено, что ребёнок внутри мамы способен даже эмоционально реагировать на то, чем его «потчуют». Например, от чеснока он морщится, а сладости всегда воспринимаются им с удовольствием.
В последние дни перед родами женщине необходимо следить за тем, что она ест. В принципе, рацион особо не меняется на протяжении всего третьего триместра: как можно меньше сдобы, сахара и жареного, в приоритете – легкоусвояемые белки, которые придадут сил в течение предстоящих в ближайшие дни родов. Много полезных белков находится в твороге, отварных яйцах, куриной грудке, сыре, гречневой крупе. Рекомендуется употреблять хотя бы один из данных продуктов ежедневно. И, конечно, почаще стоит кушать сырые овощи и фрукты.

Само собой, что на этом сроке диета не является каким-либо строгим предписанием, которому нужно соответствовать неукоснительно. Но всё же имеет смысл стараться употреблять полезные для малыша продукты.
О чём действительно нужно помнить – это о запрете на потребление спиртного и курение. Эти вещи очень плохо влияют на уже оформившийся мозг крохи, а постаревшая плацента неэффективно фильтрует токсичные элементы, и потому они попадут в большом количестве к плоду.
Соблюдение несложных правил по питанию и избегание вредных факторов позволит сделать последние дни ожидания малыша лёгкими, радостными и позитивными, ведь за здоровье малыша можно не волноваться – эму и так комфортно «кушать» вкусную пищу, готовясь к великому «выходу в свет».
На данном сроке становится всё труднее сохранять по-настоящему радостный настрой, особенно, если выясняется, что родоразрешение должно совсем скоро произойти, а малыш не желает расставаться со своим «домиком» внутри матери. Остаётся строго следовать рекомендациям врача и, если будет необходимо, пройти предродовую госпитализацию. Чаще всего гинекологи перестраховываются и отправляют женщин, не родивших на 40 неделе, в больницу под неусыпное наблюдение специалистов.

В сложных случаях, когда присутствует прямая угроза состоянию плода или матери, применяется стимуляция родов или проводится плановое кесарево сечение. Показаниям к этим действиям являются:
- преждевременное отслоение плаценты;
- гестационный сахарный диабет;
- острое кислородное голодание плода (гипоксия);
- обвитие пуповиной;
- мутность и зелёный оттенок околоплодных вод;
- размер головы ребёнка, не соответствующий пропорциям;
- предлежание плаценты – полное или частичное;
- отсутствие схваток при излитии амниотической жидкости;
- замедленное внутриутробное развитие ребёнка;
- большой размер плода при узком тазе матери.
В ожидании главного события всей беременности рекомендуется общаться с соседками по палате в предродовом отделении в позитивном ключе и не принимать близко к сердцу «страшные истории». Ведь от психологического настроя во многом зависит протекание родовой деятельности.
Видео - 41 неделя беременности
Преждевременными называются роды при сроке беременности 28-36 недель. Частота преждевременных родов составляет 7%. Причиной преждевременных родов может быть гормональная недостаточность, гестозы, экстрагенитальные заболевания, многоводие, многоплодие, ножное предлежание, поперечное положение, чрезмерная физическая нагрузка, стрессовые ситуации, активная половая жизнь и др.
Патогенез преждевременных родов может быть различным. Преждевременные роды могут быть самопроизвольными или индуцированными. Самопроизвольные роды могут начаться с преждевременного отхождения вод или с повышения тонуса матки.
Индуцированные преждевременные роды возникают в случае досрочного родоразрешения при гестозе, антенатальной бели плода или других осложнениях во время беременности. Признаками угрожающих преждевременных родов являются повышение тонуса матки, ноющие боли внизу живота, укорочение шейки матки, расширение диаметра цервикального канала.
Угроза преждевременных родов:
При очень выраженной угрозе могут быть нерегулярные схваткообразные боли внизу живота и в области поясницы, наподобие предвестниковых. То, что при доношенной беременности называется признаками готовности к родам, ли предвестниками родов, при сроке 28-36 недель называется угрозой преждевременных родов. Кровянистые выделения свидетельствуют не столько об угрозе, сколько о патологии плаценты (низкое расположение плаценты, предлежание плаценты, отслоение низкорасположенной плаценты). Акушерская тактика при патологии плаценты разбирается в соответствующих разделах.При выявлении угрозы преждевременных родов необходимо госпитализировать беременную в дородовое отделение акушерского стационара. Назначаются лечебно-охранительный режим, токолитические препараты, средства для антенатальной охраны плода.
Иногда при слабой степени угрозы проводится лечение в условиях дневного стационара, но такое лечение дает худшие результаты.
Необходимо предупредить женщину о том, что ей необходимо исключить половую жизнь, физические нагрузки. Проконтролировать динамику изменений, обеспечить строгий постельный режим и проводить интенсивную терапию в домашних условиях гораздо сложнее. При выраженной угрозе наблюдение и сохраняющая терапия проводятся в условиях родильного отделения.
Началом преждевременных родов, так же как и срочных, считается сглаживание шейки и развитие регулярной родовой деятельности. При начавшихся родах при раскрытии шейки менее 2 см пытаются остановить родовую деятельность при помощи интенсивной токолитической терапии (инфузионная терапия). Одновременно проводят терапию, направленную на профилактику респираторного дистресс-синдрома плода (РДС).
Совершенствованию развития легких способствует дексаметазон, эссенциале, но наиболее эффективно применение сурфактанта.
Если сохраняющая терапия не эффективна и роды продолжаются, наблюдение за женщиной в родах ведется так же, как и при срочных родах, однако течение преждевременных родов может быть осложненным. Довольно часто наблюдаются аномалии родовой деятельности. При слабой родовой деятельности в начале I периода больше шансов сохранить беременность. Иногда роды протекают довольно быстро. Тогда необходимо ослаблять родовую деятельность во избежание осложнений. Дискоординация родовой деятельности проявляется часто, и в этом случае показано введение токолитиков и спазмолитиков. Торопиться с родоразрешением не следует, если нет угрозы здоровью женщины.
Во втором периоде родов выполняют рассечение промежности для профилактики родового травматизма и асфиксии плода. Проводится профилактика кровотечения. Акушерское пособие ведется как можно более бережно.
Признаки недоношенности у новорожденного:
длина менее 47 см, масса менее 2600 г. (При массе менее 1000 г и длине менее 35 см новорожденного называют плодом до 8 сут. жизни.);пупочное кольцо находится ниже середины расстояния между мечевидным отростком и лобком;
кожа более розовая и при большей степени недоношенности красная, много сыровидной смазки, пушковые волосы более выражены, волосы и ногти короче, ушные и носовые хрящи мягкие, так же как и кости головки, швы и роднички широкие, косточки легко конфигурируют;
у девочек большие половые губы не прикрывают малые, а у мальчиков яички могут быть не опущены в мошонку;
движения, рефлексы и мышечный тонус менее активны, крик слабее;
часто выражены признаки дыхательной недостаточности, поэтому недоношенного ребенка нужно оценивать не только по шкале Апгар, но и по шкале Сильверман.
Необходимо, чтобы еще до рождения ребенка в родильное отделение был вызван врач-неонатолог.
Осложнения преждевременных родов:
аномалии родовых сил;выпадения пуповины и конечностей;
патология последового периода;
родовые травмы матери и травма и асфиксия новорожденного;
акушерские кровотечения;
послеродовые осложнения.
В связи с возникшими осложнениями, а также из-за того, что преждевременные роды являются следствием осложнений беременности, высок процент оперативных вмешательств. Недоношенный ребенок часто не может прикладываться к груди или недостаточно активен, из-за этого бывает лактостаз, и имеется угроза мастита у матери. Возникает субинволюция матки, и на этом фоне повышается риск воспаления матки.
Акушерская тактика в случае преждевременного отхождения вод при недоношенной беременности:
В случае преждевременного отхождения вод полагается подготавливать беременную к родоразрешению во избежание инфекционных осложнений, проводится родовозбуждение, антибактериальная терапия.Если преждевременное отхождение вод происходит при сроках 27-30 недель беременности, когда плод еще недостаточно жизнеспособен, возможно в некоторых случаях применение методики пролонгирования беременности, сохраняющую терапию в этом случае не проводят, но не проводят и родовозбуждения.
Противопоказаниями к пролонгированию являются:
нежелание матери пролонгировать беременность;мертвый плод;
наличие инфекции (по данным анализов или по клиническим проявлениям);
отсутствие обследований во время беременности;
кровотечение;
тяжелое состояние матери, которое требует срочного родоразрешения;
опасность осложнения в случае пролонгирования беременности;
тазовое предлежание плода;
низкое вскрытие плодного пузыря, обильное излитие вод;
регулярные схватки;
двойни;
наличие показаний к операции кесарево сечение.
В случае, когда имеется высокое вскрытие плодного пузыря с маленьким дефектом оболочек, воды подтекают, но родовая деятельность может очень долго не развиваться. Даже при разведении оболочек и при назначении родостимуляции выкидыш или преждевременные роды происходят не всегда в первый день, и безводный период может растягиваться на несколько суток.
Опыт показывает, что даже при доношенной беременности, пока не разведены плодные оболочки, родовая деятельность часто не развивается. Поскольку околоплодные воды постоянно продуцируются, то небольшая потеря их не страшна.
Условия для проведения пролонгирования беременности:
крайняя заинтересованность женщины в пролонгировании беременности;отсутствие инфекции при условии полного обследования женщины;
отсутствие противопоказаний для пролонгирования беременности;
живой плод;
головное предлежание;
высокое вскрытие плодного пузыря и незначительный дефект оболочек;
незначительное подтекание вод.
Наблюдение и уход за беременной во время пролонгирования беременности при отхождении вод: женщину помещают в отдельную палату на дородовом отделении, стерильная одежда, уборка, как в палате отделения внешней обсервации. Для контроля за инфекцией проводится измерение температуры каждые 3 часа.
Ежедневно или раз в два дня: клинический анализ крови, анализ мочи, исследование влагалищной флоры, посевы мочи и влагалищного содержимого. Для контроля за состоянием плода - ультразвуковое исследование и КТГ. Осмотр врача утром и вечером, включая выходные дни, наблюдение акушерки. Лекарственные назначения: антибактериальная терапия, средства для профилактики гипоксии плода, ближе к родоразрешению - средства для подготовки родовых путей.
Обычно пролонгирование проводится в течение 2 недель, но иногда удается продлить беременность на 5-6 недель. Если в 24-25 недель беременности практически нет шансов на рождение жизнеспособного плода, то в 30 недель шансы увеличиваются, тем более что проводится терапия средствами, улучшающими адаптационные возможности плода и развитие легочного сурфанктанта. При почти доношенной беременности нет оснований для риска развития инфекции, и пролонгирование беременности при сроке более 33-34 недель не рекомендуется.
Акушерка должна уметь заподозрить невынашивание, выделить факторы риска, дать рекомендации по профилактике невынашивания, выполнять назначения врача, осуществлять уход во время беременности, в родах, оказать доврачебную помощь, провести под контролем врача родоразрешение и послеродовую реабилитацию.
И запоздалые роды очень часто осложняют течение беременности. Но ведь существует и пролонгированная беременность. Чем же они отличаются.
Переношенная беременность – это такая беременность, которая продолжается на 10-14 дней больше, чем физиологическая беременность и общая ее продолжительность составляет 290-294 дня (42 недели). Ребенок рождается с признаками перезрелости (синдром Беллентайна-Руни).
Пролонгированная беременность
, так же продолжается до 290-294 дней, но ребенок рождается функционально зрелый, без признаков переношенности.
Частота перенашивания, по мнению различных авторов, составляет 1,4 - 42%.
Осложнения, которые могут возникнуть при переношенной беременности:
- Плацентарная недостаточность
- Гипоксия плода
- Родовая травма (как у ребенка, так и у матери)
Синдром дыхательных расстройств и пневмопатия
Внутриутробное инфицирование
Перинатальная смертность
Перинатальная заболеваемость
В отдаленном периоде может быть отставание ребенка в физическом и нервно-психическом развитии
Во время родов могут возникнуть аномалии родовой деятельности
Кровотечение в послеродовом периоде
Высокий процент кесарева сечения при переношенной беременности
Причины переношенной беременности:
- Нейроэндокринные заболевания, ожирение
Возраст старше 30 лет
Перестройка в центральной нервной системе с преобладанием влияния парасимпатической нервной системы
Изменение соотношения гонадотропных гормонов, прогестерона, снижение уровня эстрогенов, кальция, калия, ацетилхолина
Перенесенные аборты в анамнезе
Воспалительные заболевания органов репродуктивной системы в анамнезе
Запоздалое созревание плаценты
Хроническая плацентарная недостаточность
Изменение иммунного статуса
Пороки развития центральной нервной системы у плода
Врожденные пороки развития у плода
Изменения в околоплодных водах при переношенной беременности:
При переношенной беременности происходит изменение как количества, так и качества . При перенашивании количество околоплодных вод уменьшается и возникает маловодие. В норме к доношенному сроку количество околоплодных вод составляет 800-900 мл, тогда как при перенашивании количество околоплодных вод уменьшается на 100-200 мл в неделю.
Происходит изменение прозрачности околоплодных вод. При легкой степени перенашивания воды приобретают опалесцирующую, беловатую окраску, за счет растворения смазки плода в водах. При тяжелых формах переношенной беременности цвет околоплодных вод может становиться зеленоватым и даже желтоватым, за счет выхода мекония в околоплодные воды.
При переношенной беременности меняется состав околоплодных вод. Изменяется соотношение белков лецитина и сфингомиелина. Эти белки в норме способствуют образованию сурфактанта в легких плода. При дисбалансе этих белков сурфактант перестает образовываться и у ребенка возникает синдром дыхательных расстройств и пневмопатия.
Изменяется бактерицидное свойство околоплодных вод. Чем дольше срок перенашивания, тем больше бактерий накапливается в водах.
Возникают изменения в пуповине, которые приводят к уменьшению количества вортонова студня («тощая пуповина»), за счет чего нарушается пуповинный кровоток, что приводит к централизации кровообращения у плода с недостаточным питанием перифирических отделов.
Диагностика переношенной беременности трудна не только в отсутствии достоверных признаков перенашивания, но и в невозможности точно установить срок беременности в каждом конкретном случае. Во время диагностики переношенной беременности опираются на следующие критерии:
Наличие переношенной беременности в анамнезе.
- Систематическое наблюдение за женщиной во время беременности позволяет более точно ориентироваться в правильном сроке беременности.
- Проведение амниоскопии
- Проведение амниоцентеза
- Проведение кардиотокографии
- Проведение допплерометрии
- Проведение кольпоцитологического теста
После рождения и осмотра ребенка, можно сделать точное заключение была ли беременность переношенной или пролонгированной. В этом помогают признаки переношенности - синдром Беллентайни-Руни:
Отсутствие пушковых волос на теле ребенка
- Отсутствие первородной смазки
- Повышенная плотность костей черепа ребенка
- Узость швов и родничков между костями черепа ребенка
- Удлинение ногтей на руках и ногах малыша
- Зеленоватый оттенок кожи ребенка
- «Пергаментная» сухая кожа
- Мацерация стоп и ладоней (руки, ноги «прачки»)
- Снижение тургора кожи малыша
- Слабо развита подкожно-жировая клетчатка
перенашивание беременности, причины перенашиванияБеременность, которая продолжается на 10-14 дней дольше, называют переношенной.
Возможно как пролонгирование (удлинение) физиологической беременности, так и истинное перенашивание. Пролонгированная беременность продолжается дольше нормальной на 10-14 дней и заканчивается рождением функционально зрелого ребенка без признаков перенашивания и «старения» плаценты.
Истинное же перенашивание встречается в 2% случаев и характеризуется рождением ребенка с отчетливо выраженными изменениями в плаценте и признаками перенашивания: отсутствием первородной смазки, сухостью и сморщиванием кожи. Уменьшается также и количество околоплодных вод.
Среди причин перенашивания особое место занимают эндокринные нарушения – изменения в работе щитовидной железы, сахарный диабет, нарушения центральной нервной системы, изменение соотношения женских половых гормонов – эстрогенов и прогестерона.
Перенашиванием часто страдают женщины, имеющие различные заболевания печени, желудка, кишечника.
различного рода нарушения функции яичников;
привычное невынашивание беременности;
угроза прерывания настоящей беременности и лечение гормонами;
наличие сопутствующей патологии;
поздний гестоз;
тазовое предлежание;
сидячий, малоподвижный образ жизни женщины до и во время беременности.
Как же избежать возможных осложнений перенашивания?
На 41-й неделе беременную женщину госпитализируют в отделение патологии беременных. Там проводят дообследование и решают вопрос о дальнейшей тактике ведения беременности и родов. Иногда врачам приходится прибегать к стимуляции (родовозбуждению).
Если шейка матки не готова к родам, то на протяжении нескольких дней проводят ее подготовку при помощи специальных гормоносодержащих гелей – шейка матки размягчается, ее канал расширяется. Выполнение всех рекомендаций врачей, а также регулярное посещение женской консультации поможет вам родить здорового и зрелого малыша самим и в срок.
Дерматозы беременных - редкие формы раннего гестоза. Эта группа различных кожных заболеваний, которые возникают при беременности и проходят после ее окончания. Наиболее частой формой дерматозов является зуд беременных (pruritus gravidarum). Он может ограничиваться областью вульвы, может распространяться по всему телу. Для лечения используют седативные средства, антигистаминные препараты, витамины Вх и В6, общее ультрафиолетовое облучение.
· Редко встречается герпетиформное импетиго (impetigo herpetiformis). Это заболевание может привести к летальному исходу. Этиология его неизвестна. Оно проявляется пустулезной сыпью. В большинстве случаев заболевание связано с эндокринными расстройствами, особенно с нарушением функции паращитовидных желез. Характерны тяжелые общие явления - длительная или интермиттирующая лихорадка септического типа, ознобы, рвота, понос, бред, судороги. Зуд, как правило, отсутствует. Заболевание может закончиться летально через несколько дней или недель, но может протекать длительно.
Для лечения используют препараты кальция, витамин D2, дигидротахи-стерол, глюкокортикоиды; местно - теплые ванны с раствором калия перманганата, вскрытие пустул, дезинфицирующие мази. При отсутствии успеха или недостаточной эффективности лечения беременность следует прервать.
· Тетания беременных (tetania gravidarum) проявляется судорогами мышц верхних конечностей («рука акушера»), реже нижних конечностей («нога балерины»), лица («рыбий рот»). В основе заболевания лежит понижение или выпадение функции паращитовидных желез и как следствие - нарушение обмена кальция. При тяжелом течении заболевания или обострении во время беременности латентно протекавшей тетании следует прервать беременность. Для лечения применяют паратиреоидин, кальций, дигидротахистерол, витамин D.
Остеомаляция беременных (osteomalatia gravidarum) в выраженной форме встречается крайне редко. Беременность в этих случаях абсолютно противопоказана. Чаще наблюдается стертая форма остеомаляции (симфизиопатия). Заболевание связано с нарушением фосфорно-кальциевого обмена, декальцинацией и размягчением костей скелета. Основными проявлениями симфизиопатии являются боли в ногах, костях таза, мышцах. Появляются общая слабость, утомляемость, парестезии; изменяется походка («утиная»), повышаются сухожильные рефлексы. Пальпация лобкового сочленения болезненна. При рентгенологическом и ультразвуковом исследовании таза иногда обнаруживается расхождение костей лобкового сочлененияОтсюда и лечение заболевания. Хороший эффект дает применение витамина D, рыбьего жира, общего ультрафиолетового облучения, прогестерона.
· Бронхиальная астма беременных (asthma bronchialis gravidarum) наблюдается очень редко. Предполагают, что причиной ее является гипофункция паращитовидных желез с нарушением кальциевого обмена.
Лечение включает препараты кальция, витамины группы D, седативные средства. Бронхиальную астму беременных следует дифференцировать с обострением бронхиальной астмы, существовавшей до беременности.
Профилактика. Профилактика ранних гестозов заключается в своевременном лечении хронических заболеваний, борьбе с абортами, обеспечении беременной эмоционального покоя, устранении неблагоприятных воздействий внешней среды.
Остается неясным влияние беременности на течение ВИЧ инфекции. С одной стороны есть данные об ускорении прогрессирования заболевания при беременности: интервал от заражения до проявлений СПИД сокращается с 6 лет до 2-4 лет.
Передача ВИЧ от матери к новорожденному осуществляется:
а) трансплацентарно,
б) в родах, посредством инокуляции или заглатывания инфицированной крови или амниотической жидкости,
в) после родов через материнское молоко.
Если у новорожденного в первые дни и недели жизни имеются признаки ВИЧ-инфицирования (культура, ПЦР, серология), то, скорее всего, инфицирование произошло антенатально (около 50%). При выявлении ВИЧ на 7-90 день жизни и отсутствии грудного вскармливания следует предполагать, что передача вируса произошла во время родов.
Третий путь передачи вируса новорожденному - грудное вскармливание, увеличивающее риск инфицирования ВИЧ вдвое.
Выявление ВИЧ инфицированных новорожденных до 18 месяцев жизни возможно лишь путем определения антигена р24 посредством ПЦР или культуральным методом, т.к. IgG, полученный плодом от матери, может определяться в его крови до 15 месяцев после рождения.
Факторами передачи ВИЧ являются:
роды до 34 недель,
способ родоразрешения (операция КС снижает вероятность передачи, но для предотвращения одного случая перинатального инфицирования необходимо оперировать 16 рожениц),
повреждение кожи головки плода,
гипертермия у роженицы.
ВЕДЕНИЕ БЕРЕМЕННЫХ С ВИЧ.
Все женщины, планирующие беременность, должны пройти скрининг на ВИЧ. Важно обращать внимание на факторы риска: партнеры-наркоманы, анамнез гемотрансфузий, ИППП с язвенными поражениями на половых органах.
Необходимые мероприятия:
выявление туберкулеза (папула равная или более 5 мм считается положительной пробой).
цитологическое исследование шейки матки на наличие злокачественных изменений (мазок с окраской по Папаниколау).
контроль за иммунологическим статусом: определение числа Т-лимфоцитов (СД 4 и СД 8).
Первым средством, зарегистрированным для лечения ВИЧ инфекции был ЗИДОВУДИН (азидотимидин). У беременных З. быстро проникает через плаценту,
Лечение беременных зидовудином.
Ведение в родах.
Родоразрешение консервативное. К.С. для снижения риска перинатальной передачи - не рекомендуется. Применение акушерских щипцов и вакуум-экстракции повышает риск перинатальной передачи вируса.
После родов.
При уходе за новорожденным использовать перчатки, часто мыть руки, избегать оперативных вмешательств, до уточнения факта инфицирования не проводить вакцинацию живой вакциной. Проводить контроль за наличием и уровнем ВИЧ антител: до их исчезновения или до 15 месяцев жизни.
Билет 18
Во время беременности в организме женщины происходят значительные физиологические изменения, которые обеспечивают правильное развитие плода, подготавливают организм к предстоящим родам и кормлению. В этот непростой период нагрузка на все органы и системы организма женщины значительно увеличивается, что может привести к обострению хронических заболеваний и развитию осложнений. Сердце во время беременности
Сердечно-сосудистая система во время беременности выполняет более напряженную работу, так как в организме появляется дополнительный плацентарный круг кровообращения. Здесь кровоток так велик, что каждую минуту через плаценту проходит 500 мл крови. Вместо 4000 мл крови теперь в организме циркулирует 5300-5500 мл. Изменение давления во время беременности
в последнем триместре беременности артериальное давление может повышаться, достигая очень высоких значений. Высокое артериальное давление (140/90 мм.рт.ст. и выше) является одним из признаков позднего токсикоза беременных. Легкие во время беременности
В связи с увеличением потребности организма женщины в кислороде во время беременности усиливается деятельность легких. Частота дыхания не изменяется, остается 16-18 раз в минуту, слегка увеличиваясь к концу беременности. Поэтому при появлении одышки или других нарушений дыхания беременная обязательно должна обратиться к врачу.
Почки во время беременности
Почки во время беременности функционируют с большим напряжением, так как они выводят из организма продукты обмена самой беременной и ее растущего плода. Количество выделяемой мочи колеблется в зависимости от объема выпитой жидкости. Здоровая беременная женщина выделяет в сутки в среднем 1200-1600 мл мочи, при этом 950-1200 мл мочи выделяется в дневное время, остальная порция - ночью.
Изменения в органах пищеварения
У многих женщин в первые 3 месяца беременности наблюдаются изменения в органах пищеварения: появляется тошнота и нередко рвота по утрам (признаки раннего токсикоза), меняются вкусовые ощущения, появляется тяготение к необычным веществам (глина, мел).
Печень во время беременности работает с большей нагрузкой, так как обезвреживает продукты обмена самой женщины и плода.
Изменения молочных желез во время беременности
Во время беременности молочные железы подготавливаются к предстоящему кормлению. В них увеличивается число долек, жировой ткани, улучшается кровоснабжение. Молочные железы увеличиваются в размерах, соски нагрубают.
Изменения половых органов во время беременности
Наибольшие изменения во время беременности происходят в половых органах и касаются главным образом матки. Беременная матка постоянно увеличивается в размерах, к концу беременности ее высота достигает 35 см вместо 7-8 см вне беременности, масса возрастает до 1000-1200 г(без плода) вместо 50-100 г. Объем полости матки к концу беременности увеличивается примерно в 500 раз.
Увеличение массы тела во время беременности
Рост плода и физиологические изменения в организме беременной влияют на ее массу тела. У здоровой женщины к концу беременности масса тела увеличивается в среднем на 12 кг с колебаниями от 8 до 18 кг. Обычно в первую половину беременности она увеличивается на 4 кг, во вторую половину - в 2 раза больше.
2. Роды при общеравномерносуженном тазе . Общеравномерносуженный таз характеризуется уменьшением всех размеров таза на одинаковую величину distantia spinarum - 23 см distantia cristarum - 25 см; distantia trochanterica - 27 см; conjugate externa - 17 см. Биомеханизм родов: с некоторой задержкой происходит вставление головки сагиттальным швом в одном из косых размеров входа в таз; затем совершается усиленное сгибание, по проводной оси таза устанавливается малый (задний) родничок; дальнейшие этапы биомеханизма родов происходят как при затылочном вставлении, но в замедленном темпе.
В I периоде родов чаще наблюдается слабость родовых сил. Головка длительное время остается подвижной над входом в таз, отсутствует пояс соприкосновения, не происходит разделения околоплодных вод на передние и задние, что приводит к несвоевременному излитию околоплодных вод.
Во II периоде возможно развитие вторичной слабости родовой деятельности, так как продвижение головки затруднено и требует сильного сокращения матки. Замедленное продвижение головки по родовому каналу может привести к (давлению мягких тканей, некрозу и в дальнейшем к образованию свищей. При полном раскрытии шейки матки может выявиться несоответствие (диспропорция) размеров головки и таза; продолжающаяся родовая деятельность приводит к перерастяжению нижнего сегмента и разрыву матки.
Оценив результаты обследования беременной, выявляют показания для планового кесарева сечения: сужение таза III-IV степени; наличие экзостозов, значительных посттравматических деформаций, опухолей; наличие оперированных мочеполовых и кишечно-половых свищей; сужение таза I и И степени в сочетании с крупным плодом, тазовым предлежанием, неправильным положением плода, перенашиванием беременности, бесплодием и мертворождением в анамнезе, рождением в прошлом травмированного ребенка, рубцом на матке. В остальных случаях роды предоставляются естественному течению Кесарево сечени К таким признакам относятс 1) отсутствие продвижения головки при хорошей родовой деятельности; 2) задержка мочеиспускания или появление примеси крови в моче; 3) появление отека шейки матки, симулирующего неполное раскрытие 4) появление потуг при высоко стоящей головке; 5) положительный признак Вастена.
Лактационный (послеродовой) мастит - воспалительное заболевание молочной железы, вызываемое бактериями, развивается после родов и сопряжено с процессом лактации, при котором страдает не только мать, но и новорожденный. Инфицирование молочных желез происходит либо из очага хронической инфекции матери, либо госпитальным путем: от больных с гнойно-воспалительными заболеваниями или носителей золотистого стафилококка. Также источником может являться новорожденный, который передает инфекцию матери при прикладывании его к груди. Ребенок же инфицируется от медицинского персонала, предметов ухода за ним и белья .
Послеродовой мастит начинается с застоя молока (лактостаза). Предрасполагающими факторами являются аномалии развития сосков (плоские, втянутые), трещины сосков, структурные изменения молочных желез (мастопатия, рубцовые изменения). 3 формы, которые по существу являются последовательными стадиями воспалительного процесса: серозная, инфильтративная и гнойная.
Заболевание начинается остро, с появления болей и чувства тяжести в молочной железе, озноба и повышения температуры тела до 38°C и выше. У 90-95% больных маститом поражается одна молочная железа. Ухудшается общее состояние (слабость, головная боль). Кожа в области поражения умеренно гиперемирована. Серозная форма мастита характеризуется образованием в тканях железы воспалительного экссудата без очаговых изменений. При запоздалом или неэффективном лечении серозная форма довольно быстро (в течение 1-3 дней) переходит в инфильтративную. Под измененным участком кожи в толще молочной железы определяется болезненный плотный инфильтрат, увеличиваются региональные подмышечные лимфатические узлы. Если на фоне проводимой терапии инфильтрат не рассасывается, обычно в течение 5-10 дней происходит его нагноение. Нередко переход в гнойный процесс происходит через 3-4 дня от начала первых клинических проявлений мастита. Для гнойного мастита характерна более высокая температура тела (39°C и выше), озноб, плохой сон, потеря аппетита.
антибактериальные средства используется амоксициллин/клавуланат по 625 мг перорально или 1,2 г внутривенно 3 раза в день в течение 5-7 дней. Культуры стафилококка также чувствительны к цефалоспоринам (цефалексин по 1 г 2 раза в день перорально, цефазолин по 1 г 2 раза в день внутримышечно и др.). Высокую эффективность (особенно в тяжелых случаях) показало внутримышечное или внутривенное введение цефоперазона по 2 г 2 раза в день в течение 5-7 дней. При непереносимости препаратов пенициллинового и цефалоспоринового ряда, которая нередко бывает перекрестной, применяются аминогликозиды, линкозамиды и в очень тяжелых случаях - ванкомицин .
иммуномодулирующие средства, инфузионные среды, противогистаминные препараты, анальгезирующие, седативные и противовоспалительные средства.
Билет 19
Яичники Яичники представляют собой парные образования, каждое размером со сливу. В них созревают яйцевые клетки, находящиеся в особых яйцеобразных пузырьках. При созревании яйцевой клетки пузырек увеличивается, стенка его истончается и, наконец, разрывается; из пузырьков выделяется зрелая яйцеклетка, которая попадает в брюшную область. Этот момент носит название овуляции.Между яичником и маткой расположен яйцепровод, или труба. Тот конец трубы, который прилегает к яичнику, состоит из большого количества нежных лепестков, которые находятся в постоянном движении. Когда яйцевая клетка выходит из яичника, они подхватывают ее и увлекают в трубу. Трубы расположены по обеим сторонам матки. Каждая труба представляет собой узкий канал, выстланный клетками с мерцательными волосками (ресничками);
Матка Матка состоит из шейки и тела. Шейка матки находится в глубине влагалища и имеет канал, идущий из влагалища в полость матки. В теле матки имеется полость, почти щель, с одним нижним и двумя боковыми отверстиями. Нижнее отверстие является отверстием шеечного канала; боковые отверстия, расположенные справа и слева в верхней части полости, открываются в правую и левую трубу. Канал шейки и полость матки выстланы слизистой оболочкой. Ко времени созревания яйцевой клетки слизистая оболочка матки сильно набухает и становится сочной. Оплодотворенное яйцо легко оседает в слизистой и внедряется в нее. Если оплодотворение выделившегося из яичника яйца не наступило, слизистая оболочка матки под влиянием разорвавшихся в ней кровеносных сосудов отторгается и наступает менструация (менструальное кровотечение, месячные). Влагалище Влагалище представляет собой сплюснутую, легко растяжимую трубку. Наружное отверстие - половая щель - это вход во влагалище; внутренний конец влагалища заканчивается слепо: в глубине его расположена шейка матки.
По данным ВОЗ первый критический период развития приходится на первые 2 недели развития – период бластогенеза. Ответная реакция в этот период реализуется по принципу «всё или ничего», то есть зародыш либо погибает, либо, в силу своей повышенной устойчивости и способности к восстановлению, продолжает нормально развиваться. Морфологические нарушения, возникающие на этом сроке, называют «бластопатиями». К ним относят анэмбрионию, формирующуюся вследствие ранней гибели и резорбции эмбриобласта, аплазию желточного мешка и др. Некоторые исследователи к бластопатиям относят эктопическую беременность и нарушения глубины имплантации развивающегося зародыша. Большая часть зародышей, поврежденных в период бластогенеза, а также те, которые образовались из дефектных половых клеток, несущих мутации, в этот период элиминируется путем спонтанных абортов. По данным научной литературы частота прерывания беременности на этом сроке составляет около 40% от всех состоявшихся беременностей. Чаще всего, женщина даже не успевает узнать о ее наступлении и расценивает эпизод как задержку менструального цикла. Второй критический период внутриутробного развития продолжается от 20-го до 70-го для после оплодотворения – это время максимальной ранимости зародыша. Весь эмбриональный период – с момента имплантации до 12 недели, – является очень ответственным периодом в развитии человека. Это время, когда происходит закладка и формирование всех жизненно важных органов, формируется плацентарный круг кровообращ, зародыш приобретает «человеческий облик».
Гипотоническое кровотечение в раннем послеродовом периоде. Клиника, диагностика, лечение. Кровотечение, возникшее в первые 2 ч послеродового периода, наиболее часто обусловлено нарушением сократительной способности матки - гипо- или атоническим состоянием ее. Их частота составляет 3-4% от общего числа родов. Гипотония характеризуется снижением тонуса и недостаточной способностью матки к сокращению.
Причины гипо- и атонического состояния матки одни и те же, их можно разделить на две основные группы: 1) состояния или заболевания матери, обусловливающие гипотонию или атонию матки (гестозы, заболевания сердечно-сосудистой системы, печени, почек, дыхательных путей, ЦНС, нейроэндокринные расстройства, острые и хронические инфекции и др.); все экстремальные состояния родильницы, сопровождающиеся нарушением перфузии тканей и органов, в том числе матки (травмы, кровотечения, тяжелые инфекции); 2) причины, способствующие анатомической и функциональной неполноценности матки: аномалии расположения плаценты, задержка в полости матки частей последа, преждевременная отслойка нормально расположенной плаценты, пороки развития матки, приращение и плотное прикрепление плаценты, воспалительные заболевания матки (эндомиометрит), миома матки, многоплодие, крупный плод, изменения деструктивного характера в плаценте. К развитию гипотонии и атонии матки могут предрасполагать и такие дополнительные факторы, как аномалии родовой деятельности, приводящие к длительному или быстрому и стремительному течению родов; несвоевременное излитие околоплодных вод; быстрое извлечение плода при акушерских операциях; назначение в больших дозах препаратов, сокращающих матку; чрезмерно активное ведение III периода родов. Клиническая картина. Первый вариант: она атонична, не реагирует на механические, температурные и медикаментозные раздражители; кровотечение с первых минут носит характер про-фузного, быстро приводит родильницу в шоковое состояние. Второй вариант: матка периодически расслабляется; под влиянием средств, стимулирующих мускулатуру, тонус и сократительная способность ее временно восстанавливаются; затем матка вновь становится дряблой; кровотечение волнообразное; периоды усиления его чередуются с почти полной остановкой; кровь теряется порциями по 100-200 мл. Лечение. Методы борьбы скровотечениями делятся на медикаментозные, механические и оперативные. После опорожнения мочевого пузыря приступают к наружному массажу матки через брюшную стенку. Одновременно внутривенно и внутримышечно (или подкожно) вводят препараты, сокращающие мускулатуру матки. В качестве таких средств можно использовать 1 мл (5 ЕД) окситоцина, 0,5-1 мл 0,02% раствора метилэргометрина, лед на живот.
Билет20
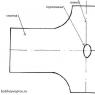
Наружные половые органы
Лобок представляет собой область, богатую подкожно-жировой клетчаткой, в половозрелом возрасте покрытого волосяным покровом, треугольной формы, основанием обращенным вверх.
Большие половые губы образованы двумя складками кожи, содержащими жировую клетчатку, сальные и потовые железы. Соединены они между собой передней и задней спайкой, а разделены половой щелью. В толще нижней трети больших половых губ располагаются большие железы преддверия – бартолиниевы железы,
Малые половые губы представляют собой слизистую оболочку в виде двух складок. Они расположены кнутри от больших половых губ
Клитор, находится в переднем углу половой щели, состоит из двух пещеристых тел.
Преддверие влагалища – пространство, ограниченное малыми половыми губами. В нем открываются наружное отверстие мочеиспускательного канала, выводные протоки больших желез преддверия, вход во влагалище.
Девственная плева представляет собой тонкую соединительно-тканную перегородку, разделяющую наружные и внутренние половые органы.